L’hyperplasie bénigne de la prostate (HBP ou adénome de la prostate) est une situation très fréquente chez l’homme. Son incidence augmente avec l’âge.
La prostate, située sous la vessie et autour de l’urèthre (canal conduisant l’urine de la vessie vers l’extérieur) est également le lieu d’abouchement des canaux éjaculateurs et des vésicules séminales. La prostate est donc située à un carrefour entre la voie urinaire et la voie séminale. Les secretions prostatiques participent à la composition du sperme et la prostate joue un rôle dans le déroulement de l’éjaculation. Avec l’âge, la prostate se modifie en grossissant et devenant moins souple. Par sa position, elle peut entraîner un inconfort et une gêne au moment d’uriner. Bien que l’HBP soit présente chez plus de 80 % des hommes de plus de 80 ans, ces modifications ne posent pas de problèmes à tous les hommes.
Toutefois près de 100 000 nouveaux hommes se plaignent chaque année de troubles urinaires pouvant être en rapport avec cette hyperplasie. En l’absence de complications (rétention, infection, calcul, insuffisance rénale), le traitement medical constitue la première approche mais en cas d’échec, il faut envisager une intervention afin de rétablir une miction correcte.
Épidémiologie
À l’approche de la cinquantaine, de nombreux hommes sont concernés par les troubles urinaires consécutifs à une HBP. En France, près de 2 millions d’hommes ont des troubles urinaires et la moitié d’entre eux est traitée médicalement pour une HBP. En moyenne, un homme sur 10 nécessitera un traitement chirurgical de son HBP.
Signes
Les signes qui évoquent des troubles liés à l’HBP sont :
la faiblesse du jet
la nécessité de plusieurs levers nocturnes pour des envies d’uriner
des mictions fréquentes
un besoin de pousser pour uriner
un besoin impérieux d’uriner (nécessité d’uriner très rapidement pour un besoin urgent)
des fuites urinaires
une impression de mauvaise vidange vésicale
parfois une hématurie (sang dans les urines)
La sévérité des troubles n’est pas toujours en rapport avec la variation du volume prostatique. Ceci explique que vous pouvez avoir une prostate de volume normal et des troubles urinaires importants ou une prostate volumineuse et peu ou pas de troubles. Rarement il peut exister des complications liées à cette HBP telles que la rétention urinaire (blocage ou impossibilité d’uriner), une infection, des calculs dans la vessie, une dilatation des reins. Dans ce cas, le terme d’HBP compliquée est utilisé et le traitement s’oriente le plus souvent vers la chirurgie. Il est parfois noté une modification de la sexualité chez les patients ayant des troubles urinaires modérés ou sévères.
Diagnostic
Les troubles urinaires cités précédemment suggèrent la possibilité d’une HBP symptomatique. Votre médecin peut mettre en route un traitement lorsque ces signes sont importants et créent une veritable gêne. Des questionnaires sur la fréquence de ces troubles et leur retentissement sont parfois utilisés. L’IPSS est le score le plus diffusé évaluant 7 symptômes parmi lesquels la pollakiurie, les mictions impérieuses, la diminution de la force du jet urinaire etc…
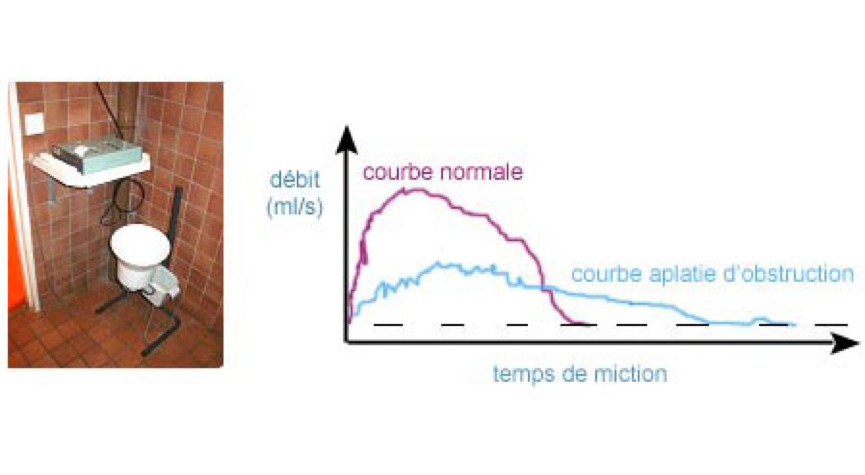
En plus de l’interrogatoire, il est nécessaire de réaliser un toucher rectal afin d’apprécier la prostate. Lorsqu’il y a lieu d’envisager un dépistage du cancer de la prostate, après avoir informé le patient des conséquences, un dosage du PSA est réalisé. Parfois un dosage de la créatininémie est demandé pour connaître la fonction rénale. La débitmétrie est utilisée par l’urologue pour apprécier objectivement la qualité de la miction. Une échographie de la vessie et des reins est indiquée pour étudier le retentissement sur la vessie (parois épaissies, résidu postmictionnel) et le haut appareil (dilatation). Une échographie de la prostate n’est indiquée que pour mesurer le volume prostatique en cas de traitement chirurgical.
Traitement
Votre médecin généraliste vous prend en charge dans un premier temps. Si votre HBP est compliquée ou résiste à un traitement médical, il demandera l’avis d’un urologue.
Il faut en effet distinguer :
l’HBP non symptomatique non compliquée qui ne nécessite aucun traitement, voire meme l’absence de surveillance selon le contexte,
l’HBP symptomatique non compliquée qui requiert un suivi et un traitement médical voire chirurgical en cas d’échec,
l’HBP symptomatique et/ou compliquée pour laquelle un traitement médical ou chirurgical est indiqué.
Le médecin généraliste et/ou l’urologue vous présenteront les bénéfices et les risques des options thérapeutiques envisageables en fonction du degré de gêne, des risques et coûts des différents traitements.
Le traitement médical
Il existe 3 classes de traitement pour l’HBP :
les alpha bloquants qui favorisent le relâchement du col de la vessie
les inhibiteurs de la 5 alpha réductase qui diminuent le volume prostatique
la phytothérapie.
Chacune de ces 3 classes possède une efficacité comparable malgré des mécanismes d’action différents. Certains médicaments peuvent avoir des effets secondaires : anéjaculation pour certains alpha bloquants et troubles de l’érection pour les inhibiteurs de la 5 alpha réductase.
En cas de troubles impérieux (besoin très urgent d’uriner), des anticholinergiques sont parfois proposés. L’objectif du traitement est la réduction des symptômes et l’amélioration de la qualité de vie (réduction de la gêne liée aux signes urinaires). Il faut parfois essayer plusieurs traitements avant de trouver celui qui convient.
Lumenis Pulse 100H
Le traitement chirurgical
La technique utilisée dans notre service est une technique innovante qui permet l’ablation de l’adénome de la prostate par voie urétrale (chirurgie endoscopique) quelque soit la taille de la prostate sans jamais à avoir à ouvrir l’abdomen du patient. Il s’agit donc d’une chirurgie sans cicatrice quelle que soit le volume prostatique à traiter.
Elle repose sur l’utilisation d’un laser HOLMNIUM dernière génération. Introduit par voie endoscopique, le laser permet l'énucléation de l'adénome prostatique puis une morcellation de l’adénome est réalisée à l’aide d’instruments micro-chirurgicaux afin d’extraire l’adénome énucléé (permettant ainsi l’analyse anatomopathologique des fragments d’adénome).
Le choix d’effectuer cette intervention par laser s’est fait dans la continuité de proposer au patient des techniques peu invasives et peu morbides par rapport à une technique classique. Les résections de prostate classiques ne sont quasiment plus réalisées dans notre service.
Les adénomectomies par voie haute (avec ouverture) ne sont plus réalisées dans notre service.
Ils existent ainsi plusieurs avantages liés à l’utilisation du laser HOLMNIUM :
Intervention pouvant être réalisée en AMBULATOIRE
Absence de syndrome de réabsorption du liquide d'irrigation utilisé en chirurgie classique
Absence de lavages post opératoires prolongés
Morbidité per et post-opératoire faible
Durée de sondage généralement inférieure à 24 h
Saignements postopératoires négligeables
Absence de symptômes irritatifs majeurs en postopératoire
Durée de séjour brève
Possibilité de traiter des patients atteint des pathologies cardio-vasculaires sous antiagrégants plaquettaires ou anticoagulants
Taux de retraitement extrêment faible
Suites opératoires : sortie 1 à 2 jours après l’opération.
Suites habituelles
La sonde vésicale est habituellement bien tolérée, mais une gêne plus ou moins importante peu être ressentie par le patient. Lorsque la sonde est retirée le lendemain de l’intervention, les urines sont claires ou parfois encore un peu rosées. La sortie est réalisée la plupart du temps le lendemain ou surlendemain de l’intervention. Pour certains patients bien sélectionnés, l’intervention pourra être réalisée en ambulatoire, c’est à dire que le patient rentre chez lui le jour de l’intervention et ne dort pas à l’hôpital.
La durée habituelle de cicatrisation de la zone opérée est de trois mois environ.
Lors de ces 3 mois, vous pouvez ressentir des brûlures urinaires, et avoir des fuites d’urine, souvent après des besoins pressants d’uriner. Il vous est recommandé de boire abondamment et d’éviter les efforts pendant le mois suivant l’intervention. Lors du premier mois post-opératoires un saignement dans les urines est possible. Il est alors conseillé de s’hydrater abondamment. Si le saignement restait abondant, une nouvelle hospitalisation peut être nécessaire. L’analyse du recueil de votre prostate peu prendre jusque 1 mois. Les résultats anatomo-pathologiques vous seront communiqués par votre chirurgien lors de la consultation post-opératoire. Il est déconseillé de ne pas avoir de rapports sexuels le mois suivant l’intervention. Comme expliqué par votre chirurgien avant l’intervention, l’absence d’éjaculation est définitive (comme pour les autres techniques –résection classique ou chirurgie ouverte).
Avant traitement par HoLEP
Après traitement par HoLEP
Risques et complications
Toute intervention chirurgicale comporte un certain pourcentage de complications et de risques y compris vitaux, tenant non seulement à la maladie dont vous êtes affecté, mais également à des variations individuelles qui ne sont pas toujours prévisibles.
Certaines de ces complications sont de survenue exceptionnelles et peuvent parfois être définitives.
Complications per-opératoire et complications post-opératoires précoces :
Complications fréquentes : saignement modéré pouvant nécessiter l’ablation de caillots par un lavage à la seringue au travers de la sonde, infection urinaire épididymite ( infection des organes génitaux externes ).
Complications occasionnelles : saignement pouvant nécessiter une ablation des caillots formés dans la vessie et coagulation de la loge prostatique sous anesthésie et/ou une transfusion sanguine et/ou une ré-opération secondaire
Complications exceptionnelles : plaie d’un organe adjacent : urètre, vessie ou intestin
Complications tardives
Complications fréquentes : rétrécissements du méat urétral, de l’urètre ou du col vésical, infections urinaires ou épididymaires, incontinence mineure limitée à quelques gouttes terminales
Complications occasionnelles : incontinence nécessitant le port de protections urinaires- nécessité d’un retraitement