La mise en place d’un implant pénien (encore appelé prothèse pénienne ou prothèse d’érection) est un des traitements de la dysfonction érectile. L’intervention consiste en la mise en place à l’intérieur des corps caverneux du pénis de matériel semi-rigide ou gonflable destiné à donner une rigidité permettant la pénétration lors des rapports sexuels.
L’organe
Le Pénis est l’organe de la copulation (rapport sexuel) et de la miction. Il est constitué de deux corps caverneux et d’un corps spongieux entourant l’urètre (canal à travers lequel s’écoule l’urine) et qui se termine par le gland.
Les corps caverneux sont recouverts d’une membrane épaisse, l’albuginée. Le pénis est recouvert d’une peau (le fourreau) qui se termine par un repli qui recouvre le gland (le prépuce). L’innervation et la vascularisation du pénis sont assurées par des artères et des nerfs qui se trouvent le long de la face dorsale (face visible par l’homme lorsque le pénis est flaccide).
Principe de l’intervention
Remplacer les capacités érectiles naturelles des corps caverneux du pénis par la mise en place d’implants semi-rigides (malléables) ou gonflables.
Qu’est-ce qu’un implant pénien ?
C’est un dispositif médical qui est implanté dans les corps caverneux (corps érectiles de la verge) défaillants. Il n’est donc pas apparent de l’extérieur, mais il est intégré dans l’appareil génital masculin.
Les composants de l’implant sont des biomatériaux inertes, connus pour être généralement bien acceptés par l’organisme humain, comme les stimulateurs cardiaques, les prothèses mammaires et testiculaires. Cette intervention est en principe réservée à des hommes qui ont des troubles sévères et irréversibles de l’érection, quelle qu’en soit la cause, et chez lesquels les autres traitements (médicaments oraux, injections intracaverneuses, autres traitements locaux) ont échoué, sont contre-indiqués ou trop contraignants pour des raisons techniques ou économiques.
Préparation à l’intervention
Aucun examen complémentaire n’est obligatoire avant l’intervention en dehors des examens de sang et urinaires (ECBU) habituels. Des examens spécifiques à votre état de santé peuvent éventuellement être prescrits par l’anesthésiste ou votre chirurgien. Un écho-Doppler ou une IRM du pénis sont parfois demandés dans des cas particuliers.
Une infection urinaire peut faire reporter l’intervention et doit être traitée auparavant. Les traitements antiagrégants plaquettaires ou anticoagulants doivent être arrêtés avant l’intervention lorsque cela est possible (avis du cardiologue ou médecin généraliste) ou remplacés.
Une antibio-prophylaxie est réalisée systématiquement et parfois associée à l’utilisation d’antibiotiques directement appliqués sur le matériel prothétique.
Déroulement de l’intervention
L’admission a lieu la veille ou le matin de l’intervention. Ceci permet les dernières évaluations et préparatifs à l’intervention. Le type d’anesthésie (rachianesthésie ou anesthésie générale) est choisi par le médecin anesthésiste en fonction de critères médicaux et peut tenir compte, dans la limite du possible, des souhaits du patient.
Votre urologue vous a préalablement expliqué les différents modèles d’implants avec leurs avantages, inconvénients, risques et limites. La décision finale reviendra cependant à votre urologue durant l’intervention, car des contraintes techniques non prévisibles avant l’intervention peuvent modifier le choix : mise en place d’un implant semi-rigide en lieu et place d’un implant gonflable, impossibilité technique de mettre en place un implant de
quelque type que ce soit.
Le site d’incision (voie d’abord) dépend du matériel choisi, des habitudes de l’urologue et des conditions anatomiques du patient. Cela est précisé autant que possible lors des consultations pré-opératoires, mais peut être modifié en fonction d’impératifs techniques de dernière minute. Les voies d’abord les plus utilisées sont :
L’incision péno-scrotale, à la partie basse du pénis et la partie haute des bourses.
L’incision supra-pubienne, devant le pubis, au dessus de la racine du pénis.
Parfois une voie mixte est effectuée, associant les deux précédentes voies.
Une incision complémentaire est parfois nécessaire au niveau abdominal pour le réservoir et au niveau coronal (circulaire sous le gland) pour des cas complexes.
Le matériel prothétique est implanté par le chirurgien urologue selon les recommandations du fabriquant du matériel choisi et en fonction des conditions locales (fibrose des corps caverneux, interventions précédentes).
En cas d’implant malléable, le chirurgien positionne un implant dans chaque corps caverneux.
Lorsqu’une prothèse à 2 compartiments est mise en place en plus des implants caverneux, une pompe est placée dans les bourses entre les testicules.
Lorsqu’un implant à 3 compartiments est mis en place en plus des implants caverneux et de la pompe, un réservoir est situé dans l’abdomen.
L’hospitalisation est en général courte de 24 à 72 heures.
Quels sont les différents types d’implants ?
Les implants malléables (ou semi-rigides)
Implants semi-rigides- ©BOSTON SCIENTIFIC CORP
Ce sont des implants en silicone dont l’axe est armé par un matériau qui lui confère la rigidité nécessaire au rapport sexuel et la « mémoire » après orientation manuelle (l’implant conserve la forme qu’on lui donne).
Avantages :
Intervention chirurgicale plus simple et plus rapide.
Risque infectieux plus faible.
Facile à utiliser : il suffit de redresser manuellement la verge.
Inconvénients :
Reste toujours rigide même en dehors des rapports sexuels après abaissement manuel de la verge.
Peut gêner un acte endoscopique urologique à réaliser par l’urètre (conduit urinaire situé dans la verge).
Peut gêner l’habillement ou la vie quotidienne selon les activités du patient.
Risques propres :
Possibilité de fracture de la prothèse, le plus souvent par manoeuvre traumatique. Nécessite alors le remplacement de l’implant.
Douleur chronique avec ou sans érosion du gland, pouvant nécessiter l’explantation et le remplacement par un implant plus court.
Phimosis : la peau du prépuce s’avère trop serrée une fois la prothèse en place, ne permettant pas ou difficilement le décalottage du gland. Peut être facilement corrigé par une plastie (élargissement de l’anneau du prépuce) ou une posthectomie.
Les implants gonflables à 2 compartiments
Implants semi-rigides- Ambicor®- ©BOSTON SCIENTIFIC CORP
Les deux corps de l’implant sont des cylindres creux reliés à un réservoir et munis d’une pompe. Le pénis est donc souple en flaccidité (au repos) et se gonfle par des pressions répétées sur la pompe qui remplit ainsi les cylindres, permettant à la verge de se mettre en érection. Par pression sur un autre endroit de la pompe ou de l’implant pénien (suivant les modèles), les cylindres se vident et permettent un retour de la verge à l’état flaccide.
Avantages :
Meilleure flaccidité que l’implant malléable.
Assez simple d’emploi mais nécessite un apprentissage et une certaine dextérité.
Inconvénients et risques propres :
Parfois difficile à manipuler.
Flaccidité moins naturelle qu’avec l’implant à 3 compartiments.
Pompe- réservoir palpable et parfois visible au niveau des bourses.
Possibilités de fuites ou de mauvais fonctionnement de la pompe nécessitant une réintervention (révision).
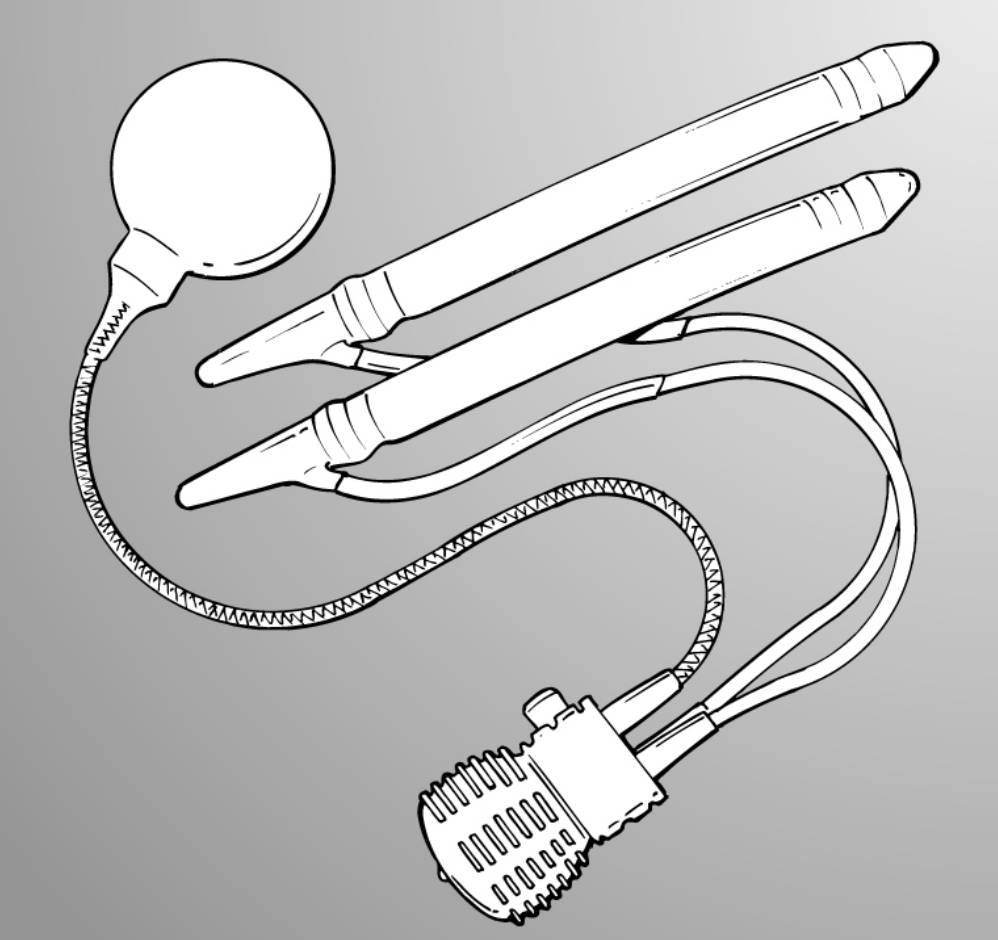
Les implants gonflables à 3 compartiments
Implants gonflables à 3 compartiments - AMS700® - ©BOSTON SCIENTIFIC CORP
Les deux corps de l’implant sont des cylindres creux reliés à un réservoir et munis d’une pompe. Le pénis est donc souple en flaccidité (au repos) et se gonfle par des pressions répétées sur la pompe qui remplit ainsi les cylindres, permettant à la verge de se mettre en érection. Par pression sur un autre endroit de la pompe ou de l’implant pénien (suivant les modèles), les cylindres se vident et permettent un retour de la verge à l’état flaccide.
Avantages :
Meilleure flaccidité que l’implant malléable.
Assez simple d’emploi mais nécessite un apprentissage et une certaine dextérité.
Inconvénients et risques propres :
Parfois difficile à manipuler.
Flaccidité moins naturelle qu’avec l’implant à 3 compartiments.
Pompe- réservoir palpable et parfois visible au niveau des bourses.
Possibilités de fuites ou de mauvais fonctionnement de la pompe nécessitant une réintervention (révision).
Suites opératoires – Retour à domicile
Le retrait des pansements, drains et sondes s’effectue habituellement le lendemain de l’intervention et le retour à domicile peut s’effectuer le lendemain ou les jours qui suivent après vérification de l’état local. Des soins de cicatrice peuvent être réalisés par un(e) infirmier(e) à domicile ou par le patient lui même quelques jours après l’intervention.
Des antalgiques sont prescrits à la sortie. Le patient doit éviter toute activité sexuelle et ne pas utiliser l’implant pendant 6 semaines après l’intervention afin de permettre la cicatrisation. La convalescence et l’arrêt de travail sont adaptés au métier que vous exercez.
Risques et Complications
Dans la majorité des cas, l’intervention qui vous est proposée se déroule sans complication. Cependant, tout acte chirurgical comporte un certain nombre de risques et complications décrits ci-dessous :
Certaines complications sont liées à votre état général et à l’anesthésie ; elles vous seront expliquées lors de la consultation pré-opératoire avec le médecin anesthésiste ou le chirurgien et sont possibles dans toute intervention chirurgicale.
Les complications directement en relation avec l’intervention sont rares, mais possibles :
Le risque majeur est l’infection. Elle peut être précoce (dans les jours qui suivent l’intervention), ou tardive, parfois plusieurs mois ou années plus tard. Certaines conditions pathologiques favorisent l’infection : le diabète, des antécédents de radiothérapie pelvienne ou de traumatisme pelvien avec lesion de l’urètre, les infections aiguës ou chroniques (urinaires, sinusiennes, dentaires…), certaines affections neurologiques.
Si cet évènement se produit, la simple administration d’antibiotiques ne suffit le plus souvent pas. Il faut explanter (retirer) l’implant pénien avec une nouvelle anesthésie. Dans certaines situations, un implant d’attente, voire définitif, peut être substitué, mais dans d’autres situations aucun matériel n’est laissé en place. Il s’ensuit le plus souvent une fibrose totale ou partielle rendant toute érection très difficile, voire pratiquement impossible.
A plusieurs semaines ou mois de l’accident infectieux, il est possible de tenter la mise en place d’un nouvel implant, mais l’acte chirurgical est plus difficile et le risque d’une nouvelle infection n’est pas négligeable.
Un hématome peut également survenir. Il peut être évacué chirurgicalement ou se résorber de lui-même s’il est peu important.
La panne mécanique de l’implant peut survenir à moyen ou long terme et peut nécessiter son changement chirurgical total ou partiel.
L’absence de satisfaction sexuelle malgré un fonctionnement correct est éventuellement en rapport avec une diminution de longueur du pénis avec l’implant gonflé, ou alors avec un gland mou ou sensible.
Suivi post-opératoire
Une consultation postopératoire est programmée dans les 4 à 6 semaines qui suivent l’intervention afin de vérifier la qualité de la cicatrisation et le fonctionnement de l’implant. Le patient est instruit du fonctionnement de l’implant au cours d’une ou plusieurs consultations afin d’acquérir le maniement qui lui permette une utilisation et une satisfaction optimales.
Les évènements qui doivent vous amener à contacter le service d’urologie ou le service d’urgences ou à consulter votre médecin généraliste ou votre urologue sont l’aggravation de la douleur, un écoulement par la cicatrice, le gonflement (oedème, hématome) du pénis ou la fièvre.
Il est rappelé que toute intervention chirurgicale comporte un certain nombre de risques y compris vitaux, tenant à des variations individuelles qui ne sont pas toujours prévisibles. Certaines de ces complications sont de survenue exceptionnelle (plaies des vaisseaux, des nerfs et de l’appareil digestif) et peuvent parfois ne pas être guérissables.
Au cours de cette intervention, le chirurgien peut se trouver en face d’une découverte ou d’un événement imprévu nécessitant des actes complémentaires ou différents de ceux initialement prévus, voire une interruption du protocole prévu.